慢性頭痛, めまい, 頭部外傷, 健診など下垂体腫瘍による症候(視野異常, 下垂体機能低下症など)以外の理由で施行された画像検査(CT, MRIなど)で偶然に発見された下垂体部腫瘍あるいは腫瘤性病変(表1).
病変に伴う症候を評価するため, 内分泌検査(注1)で下垂体機能異常の有無を, 眼科的検査(注2)で視機能障害の有無を調べる. 同時に可能な限り鑑別診断のための検査を行う.
I. 画像上, 下垂体腫瘍(腺腫)以外の病変が疑われる場合, 疑われる各疾患の治療方針に基づき, 治療方針を立てる. ただし無症状の場合には経過観察を基本とする(注3).
II. 下垂体腫瘍が画像上強く疑われた場合には内分泌検査を行い, 機能性下垂体腫瘍と診断された場合には, それぞれの機能性下垂体腫瘍の治療指針に従う.
III. 非機能性下垂体腫瘍の場合には下記の方針とする.
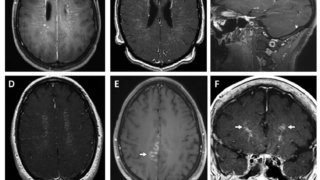
1. 画像診断(主にMRI)上, 腫瘍が視神経・視交叉を圧迫しており, 眼科的な検査で視機能障害が明らかな場合は手術療法が推奨される.
2. 画像診断(主にMRI)上, 腫瘍が視神経・視交叉に接触あるいはこれを圧迫しているが, 眼科的な検査で明らかな視機能障害が証明できない場合は相対的手術適応とする(注4).
3. 画像診断(主にMRI)上, 頭蓋内進展は乏しいが, 海綿静脈洞や蝶形骨洞に浸潤・増大する場合は年齢や腫瘍の増大速度を考慮した上で手術を提案する.
4. 視機能障害がなく, 下垂体機能低下症を有する場合は, 年齢や手術合併症を十分に考慮した上で手術を提案する. また, 明らかな進行性の下垂体機能低下症がある場合にも手術を考慮する. 下垂体機能低下症がある場合には適切な補充療法を行うことが必要である(注5).
5. 上記 1–4 以外の場合は原則として定期的な経過観察とする(注3). 経過観察としては 当初は3ヶ月後およびその6ヶ月後とし, 以後は1年毎にMRIと血中下垂体前葉ホルモンおよびその標的ホルモン基礎値を測定する. MRI 上, 腫瘍の増大傾向が明らかな場合には手術療法を考慮する.
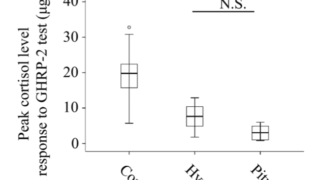
(注1) 内分泌検査はまず基礎値で評価する. 採血は早朝空腹時に行い, 血中のGH, IGF-1, PRL, TSH, FT4, ACTH, コルチゾール, LH, FSH, テストステロン(男性の場合), E2(女性の場合)を測定する. 必要に応じて適切な負荷試験を行う.
(注2) 視野検査は静的視野検査の感度が高い.
(注3) 若年者は増殖能の高い下垂体腫瘍や他の腫瘍性病変の可能性がある. また, 高齢者も悪性腫瘍の可能性があるため, 経過観察を行う場合はより慎重な対応が必要である.
(注4) 年齢, 合併症, 全身状態などに配慮し, 十分なインフォームドコンセント(IC)を行った上で, 患者が手術を希望する場合には手術を実施する. 手術療法を選択しない場合には経過観察とする.
(注5) GHの補充は重症GH分泌不全症で考慮されるが, 腫瘍の存在する状況では補充による有益性がその危険性(腫瘍の増大など)を上回る場合に考慮される. その際も十分なICを行ったうえで最終的な方針を決定する(ただし, GH補充による腫瘍増大のエビデンスはない).

間脳下垂体機能障害と先天性腎性尿崩症および関連疾患の診療ガイドライン 2023年