新たに菌血症に対する7日間治療が14日治療に対して非劣性を示した大規模RCT(BALANCE試験)が行われた。対象の約半数が尿路感染症や大腸菌であり、これらの治療は7日間で十分。一方で他の感染巣や起因菌については今回の結果をそのまま当てはめるかは慎重に吟味する必要がある。
文献
Antibiotic Treatment for 7 versus 14 Days in Patients with Bloodstream Infections NEJM2024
概要(Abstract)
血流感染症の治療期間に関する非劣性試験を実施。7日間の抗菌薬治療が14日間の治療と比較して死亡率の点で非劣性であることが確認された。
背景
血流感染症は高い罹患率と死亡率を伴い、治療期間が不確定である。短期間治療は失敗や再感染の懸念がある一方で、長期間治療は副作用や非ターゲット菌の抗菌薬耐性のリスクを増加させる可能性がある。いままでのRCTで7日以下の短い治療は市中・院内肺炎、非複雑性の腹腔内感染症、腎盂腎炎、蜂窩織炎など非劣性が報告されているが、菌血症を除外したり、非複雑性の菌血症のみであったり、試験サイズなどから限界もあった。そこで今回血流感染症をターゲットに今回の試験が行われた。
方法
74病院、7か国の患者3608名(ICU患者55%、一般病棟45%、市中感染75.4%、院内感染24.6%)を対象に、7日間と14日間の治療群に無作為に割り付け。
主要評価項目は90日以内の全死亡で、非劣性マージンは4%ポイント。
抗菌薬の選択、量、ルートは治療チームに一任された。
除外基準:重度の免疫抑制、人工弁・血管内グラフト、長期間治療が必要な感染症(感染性心内膜炎、骨髄炎、化膿性関節炎、ドレナージされていない膿瘍、除去されていない人工物感染症)、1セットのみでコンタミの可能性がある、黄色ブドウ球菌菌血症、S. lugdunensis菌血症、長期治療を必要とする稀な細菌・真菌。
結果
74病院、7か国の患者3608名(ICU患者55%、一般病棟45%、市中感染75.4%、院内感染24.6%)を対象に、7日間と14日間の治療群に無作為に割り付けられた。
年齢中央値70歳(IQR 59-80)、男性53.3%
尿路42.2%、腹部(腹腔内と肝胆道系)18.8%、肺13.0%、血管カテーテル6.3%、皮膚軟部組織5.2%。
起因菌は大腸菌43.8%、クレブシエラ15.3%、腸球菌6.9%、CNS4.8%、緑膿菌4.7%、肺炎球菌4.5%、エンテロバクター4.4%、プロテウス3.7%、セラチア2.4%、S. pyogenes2.1%、S. agalactiae2.1%。
グラム陰性菌71%、グラム陽性菌17.3%、多菌種11.7%。
主要評価項目
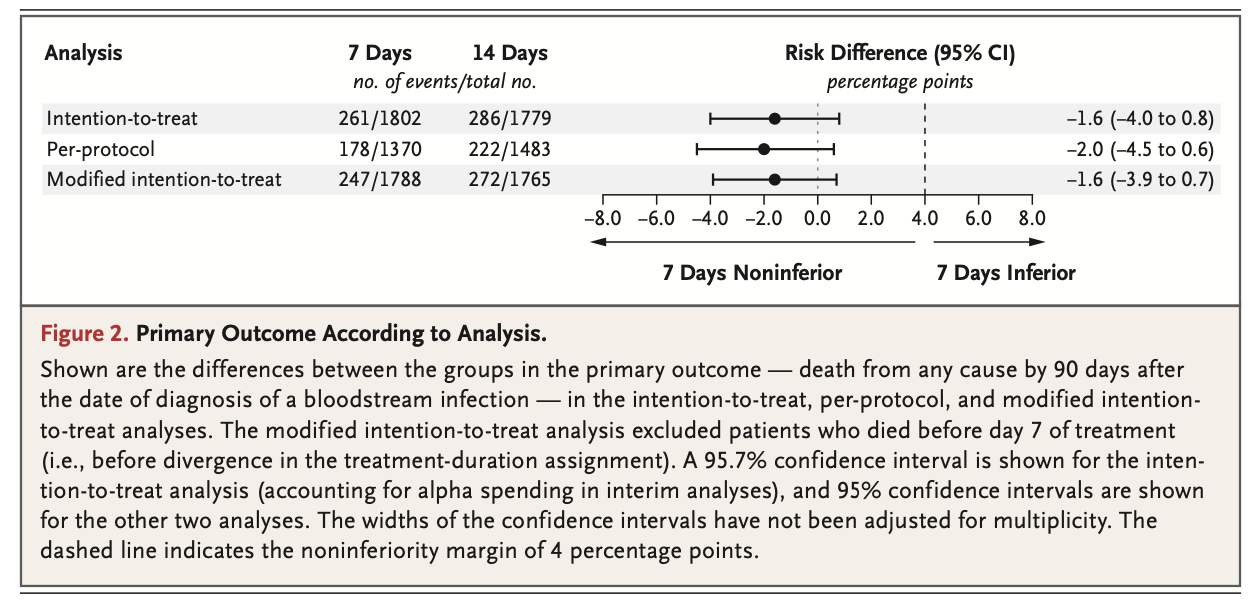
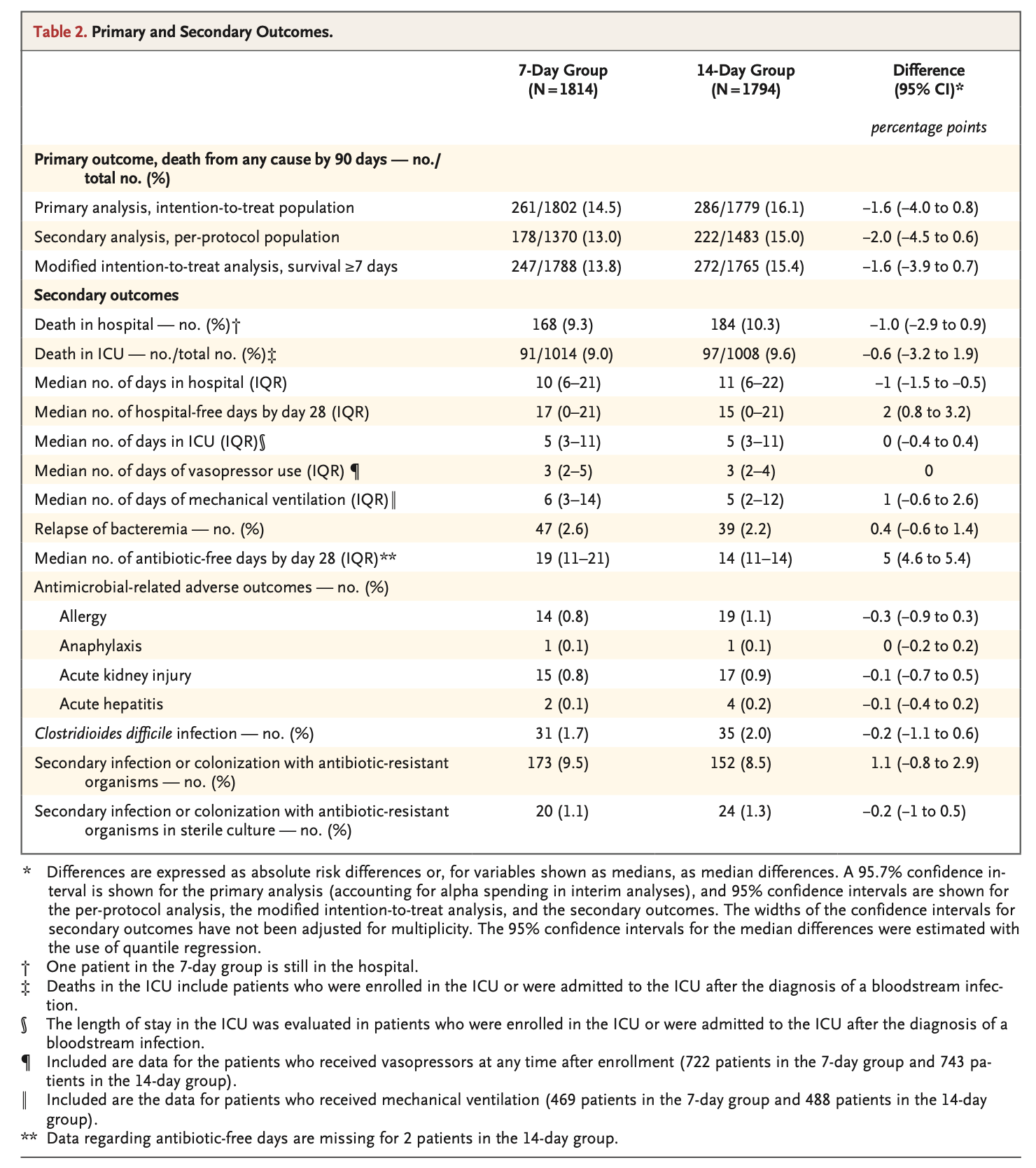
7日間治療群の死亡率: 14.5%
14日間治療群の死亡率: 16.1%
両群の死亡率差: -1.6%ポイント(95.7% CI, -4.0 ~ 0.8)で非劣性が確認された。
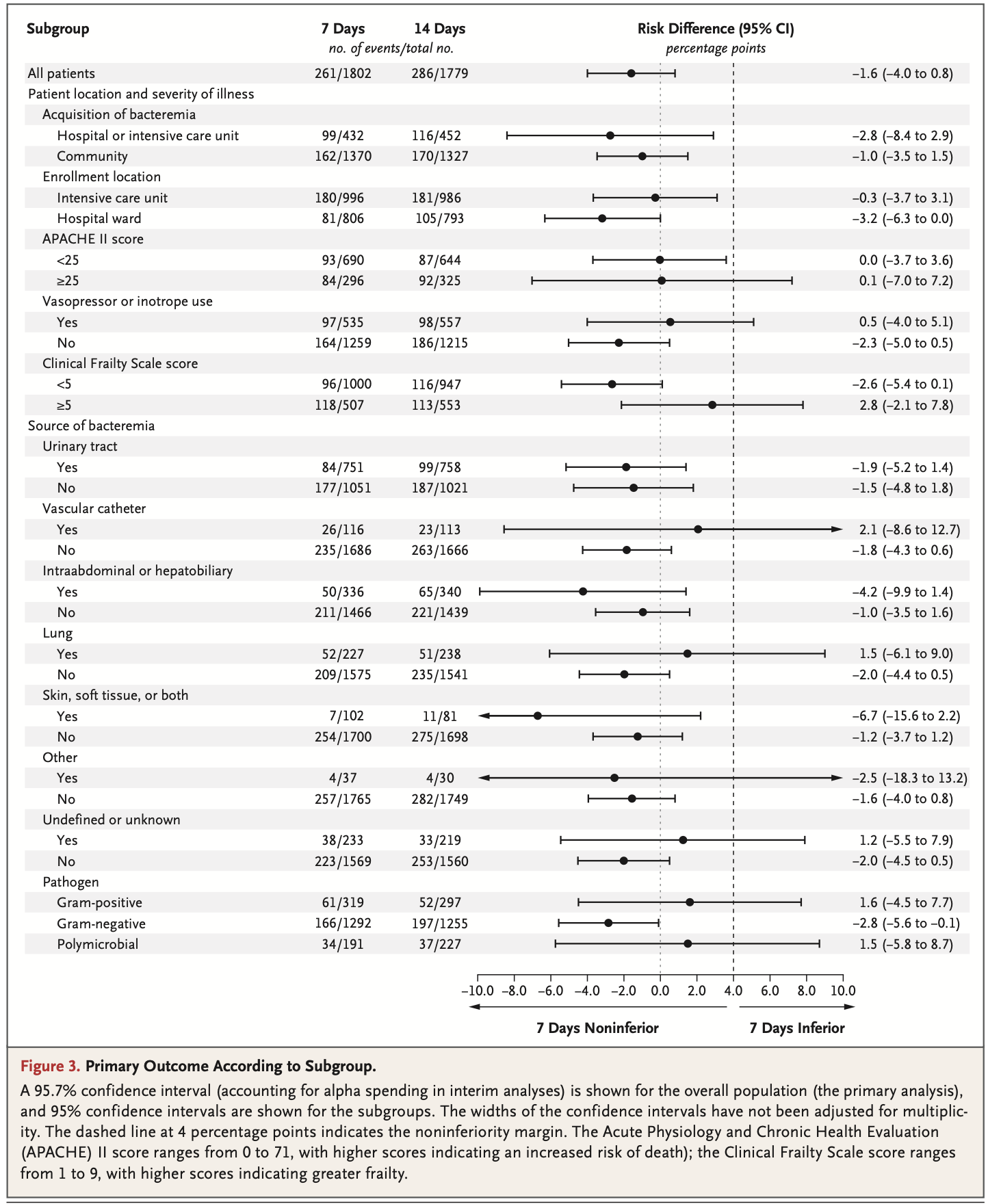
菌血症の再発、副作用、CDI、耐性菌の出現に関して両群の差はなかった。
考察
7日間治療は死亡率や再感染率において14日間治療と比較して遜色がなく、抗菌薬使用の削減、費用の節約、耐性菌リスクの軽減につながる可能性がある。
新規性
過去の研究より大規模で非劣性マージンを狭め、ICU患者や多様な病原体を含むことでエビデンスを拡張。
限界
プラセボ対照の欠如
特定の病原体や感染症候群(例: 黄色ブドウ球菌)を除外
長期的なC. difficile感染や耐性菌データの収集制限
新たに菌血症に対する7日間治療が14日治療に対して非劣性を示した大規模RCT(BALANCE試験)が行われた。対象の約半数が尿路感染症や大腸菌であり、これらの治療は7日間で十分。一方で他の感染巣や起因菌については今回の結果をそのまま当てはめるかは慎重に吟味する必要がある。