副腎偶発腫瘍では機能性と悪性腫瘍の可能性について評価が必要。
サブクリニカル症候群(1mgデキサメタゾン抑制試験)と褐色細胞腫(血中遊離or蓄尿メタネフリン)の評価は必ず必要。
4cm以上かつHU10以上では悪性腫瘍を考える。
非機能性かつ4cm以下かつHU10以下の場合は良性を示唆するのでフォローアップの必要はない。
NEJMにreviewが出たのでまとめ。
〈概念〉
副腎偶発腫瘍とは副腎以外の画像精査で偶発的に見つかった1cm以上の副腎病変。
成人において副腎偶発腫瘍の頻度は1-6%とされる。
75%は非機能性副腎腺腫。14%がコルチゾール・アルドステロン・稀に両者を分泌する機能性腺腫。
他には7%が褐色細胞腫、4%が副腎癌や遠隔転移。
重要なのは機能性もしくは悪性かどうか鑑別すること。
サブクリニカルクッシング症候群
副腎偶発腫瘍の10%(1-29%)に認められる、最も多い機能性腺腫。
高血圧、肥満、2型糖尿病、脂質異常症、骨粗鬆症が非機能性腺腫患者より多い。
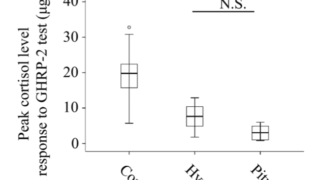
全ての副腎偶発腫瘍患者に1mgデキサメタゾン抑制試験を行う。
最も適切な早朝コルチゾールのCut offは定まっていない。
1.8μg/dL以上は高感度(95-100%)だが特異度は低い(60-80%)。
5.0μg/dL以上は低感度(86%)だが特異度は高い(92-97%)。
他の参考所見として低ACTH、24時間尿中遊離コルチゾール高値、夜間唾液中コルチゾール高値、低DHEASがある。
非機能性腺腫やサブクリニカルクッシング症候群が顕性クッシング症候群に進展するのは0.1%以下。
サブクリニカルクッシング症候群では心血管死亡や全死亡が非機能性腺腫よりも有意に多い。
治療はアクティブサーベイランスもしくは副腎切除。

褐色細胞腫
副腎偶発腫瘍の1.5-14%が褐色細胞腫。
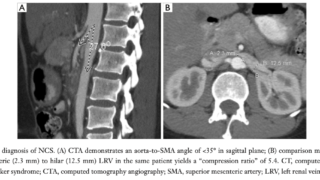
CT画像所見が役に立つ可能性がある。
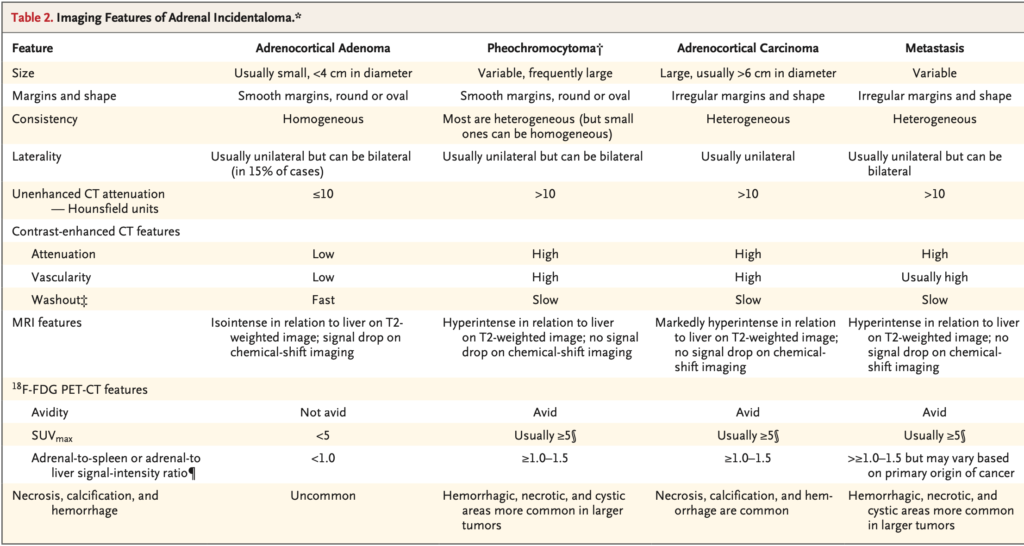
単純CTでCT値が10HU以上。造影CTで血管増生や壊死部を認めることがある。造影剤washoutの遅延。
MRIではT2強調画像で高信号となることが多い。
全ての副腎偶発腫瘍に血中遊離メタネフリン(感度89-100%,特異度79-98%)もしくは24時間尿中メタネフリン(感度86-97%,特異度69-95%)の測定が必要。
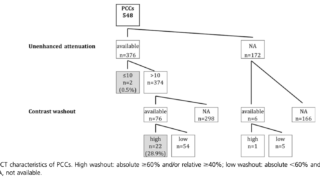
ただ一部ではHU10以下の場合は褐色細胞腫の可能性は0.5%以下であり、褐色細胞腫のスクリーニングが不要との報告もある。
治療はα阻害薬導入後に副腎切除。
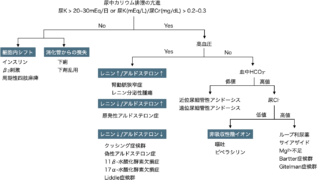
原発性アルドステロン症(PA)
副腎偶発腫瘍においてサブクリニカルクッシング症候群や褐色細胞腫より頻度は少なく1.6-3.3%程度。
副腎偶発腫瘍患者に高血圧や低カリウム血症を合併する場合はPAをスクリーニングする。
スクリーニングはアルドステロンとレニン活性の測定を行う。
治療は副腎切除もしくはミネラルコルチコイド受容体拮抗薬の内服。
悪性腫瘍
副腎癌は副腎偶発腫瘍の1.2-11%を占める。
副腎に転移しやすい腫瘍は肺癌・消化器癌・悪性黒色腫・腎細胞癌。
副腎癌のリスクは4cm以下で2%、4-6cmで6%、6cm以上で25%以上。
ただ40歳以下の若年者では良性副腎腺腫は少ないので、4cm以下でも副腎癌を考慮する必要がある。
サイズ以外では不整形・不均質・壊死・血管増生・石灰化は悪性腫瘍を示唆する。
HU10以下は良性腫瘍を示唆する。HU10以下の1161例では1例も悪性腫瘍がなかった。
両側性病変
約15%の副腎偶発腫瘍が両側性病変。
鑑別としては両側性副腎腺腫、両側性褐色細胞腫、先天性副腎皮質過形成、Cushing病や異所性ACTH産生腫瘍による両側副腎過形成、遠隔転移、筋脂肪腫、感染症、出血、グルココルチコイド抵抗症など。

非機能性良性腺腫のフォローアップ
非機能性でHU10以下かつ4cm以下の腺腫は良好な経過を辿り、画像フォローは必要ない。
4121例のメタアナリシスでは平均52.8ヶ月のフォローで腫瘍の増大は平均2mm程度。
1cm以上増大したのは2.5%のみで、副腎癌は1例も認めなかった。
機能性や悪性を示唆する所見がある場合は検査や画像フォローを考慮するが、適切な間隔に関しては不明。
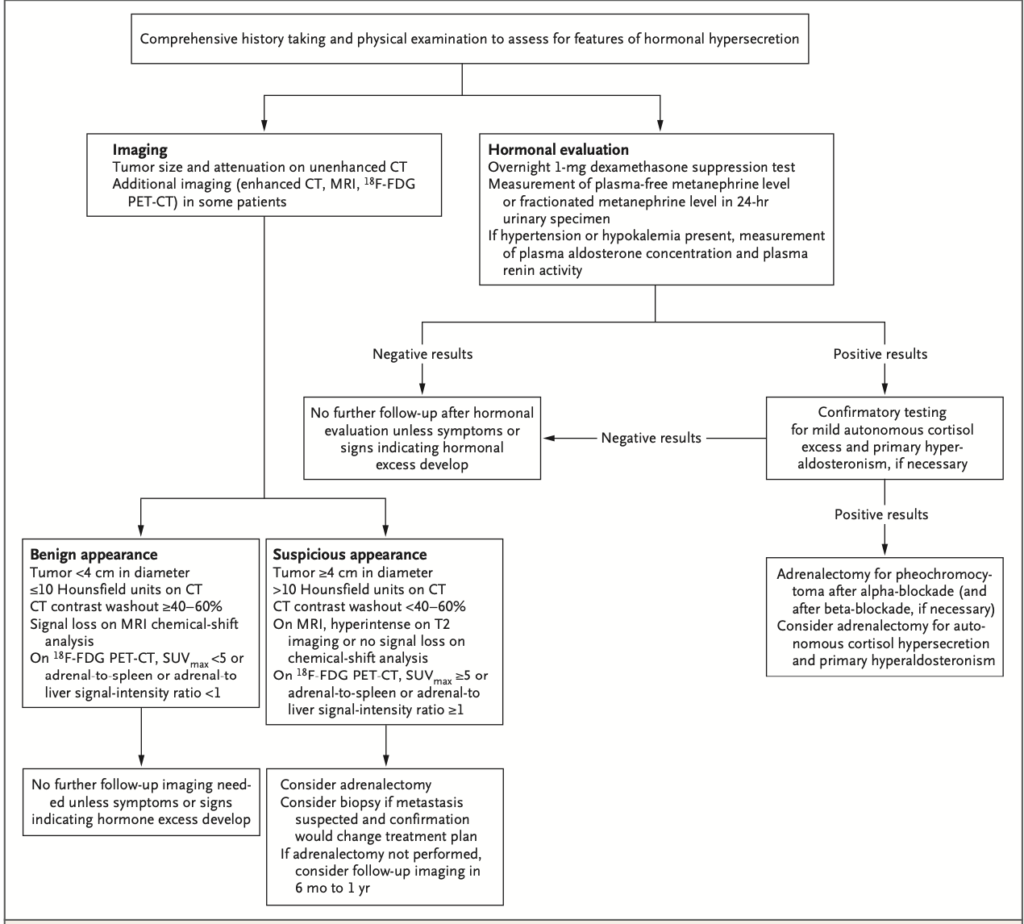
上記をまとめた流れ図
副腎腺腫・褐色細胞腫・副腎癌・遠隔転移の画像所見まとめ
副腎偶発腫瘍では機能性と悪性腫瘍の可能性について評価が必要。
サブクリニカル症候群(1mgデキサメタゾン抑制試験)と褐色細胞腫(血中遊離or蓄尿メタネフリン)の評価は必ず必要。
4cm以上かつHU10以上では悪性腫瘍を考える。
非機能性かつ4cm以下かつHU10以下の場合は良性を示唆するのでフォローアップの必要はない。
〈参考文献〉
Adrenal Incidentaloma. N Engl J Med 2021; 384:1542-1551.