胎盤はhCG・エストロゲン・プロゲステロン・CRH・ACTH・GH-V・バソプレシナーゼなど多様なホルモンを産生するため、妊娠中は下垂体の形態や機能が変化する。
〈概念〉
妊娠中は胎盤からのホルモン分泌により下垂体の形態や機能が変化する。
下垂体はプロラクチン産生細胞の肥大と過形成で増大する。
妊娠中のホルモン系の変化
| 下垂体細胞 | 成長ホルモン産生細胞 | PRL産生細胞 | TSH産生細胞 | ACTH産生細胞 | ゴナドトロピン産生細胞 |
|---|---|---|---|---|---|
| 細胞数 | ↓ | ↑ | ↔ | ↔ | ↓ |
| 下垂体ホルモン | GH | PRL | TSH | ACTH | LH,FSH |
| 下垂体ホルモン値のレベル | ↓ | ↑ | ↓第1三半期 | ↑ | ↓ |
| 標的ホルモン | IGF-1 | – | T3,T4 | コルチゾール | E2 |
| 胎盤からのホルモン産生 | GH-V | 脱落膜PRL | 胎盤hCG | 胎盤ACTH | 胎盤E&P |
| 結合蛋白 | GHRP | – | TBG | CBG | SHBG |
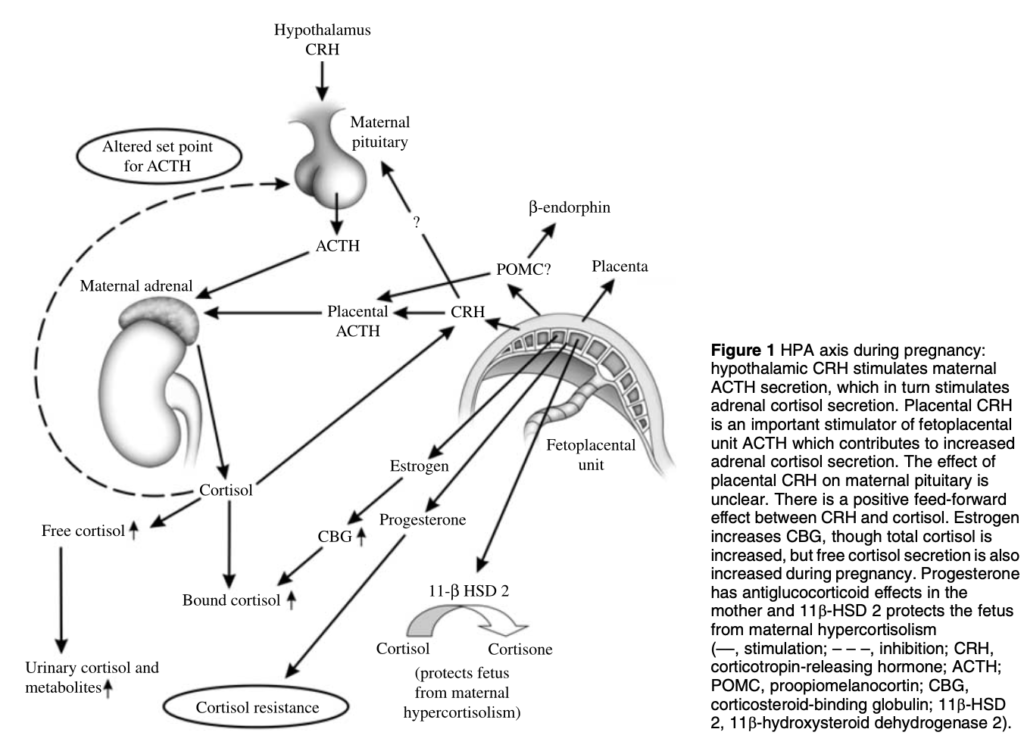
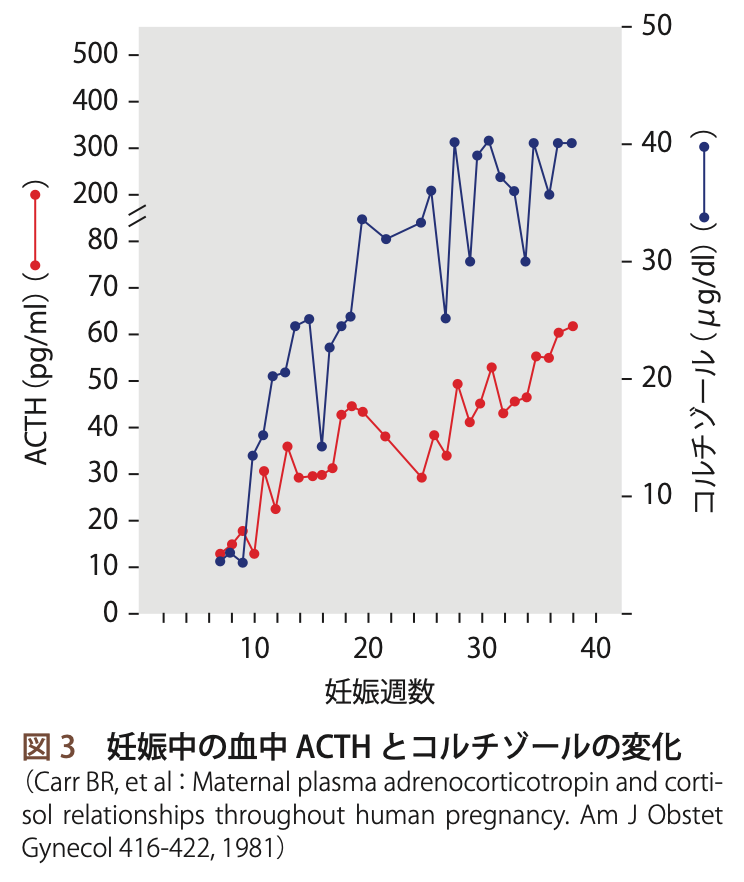
ACTH・コルチゾール
エストロゲン上昇によるCBG増加で血中総コルチゾールは上昇する。
胎盤からのCRHによってACTH、コルチゾール産生が刺激され特に第三期には血中遊離コルチゾールも上昇する。
遊離コルチゾール上昇にも関わらず、高濃度のプロゲステロンによる抗グルココルチコイド作用によって妊婦に高コルチゾール血症の影響はみられない。
胎児は、胎盤の11β-HSD2の活性が高いため、グルココルチコイドのレベルは母親のレベルよりもはるかに低い。
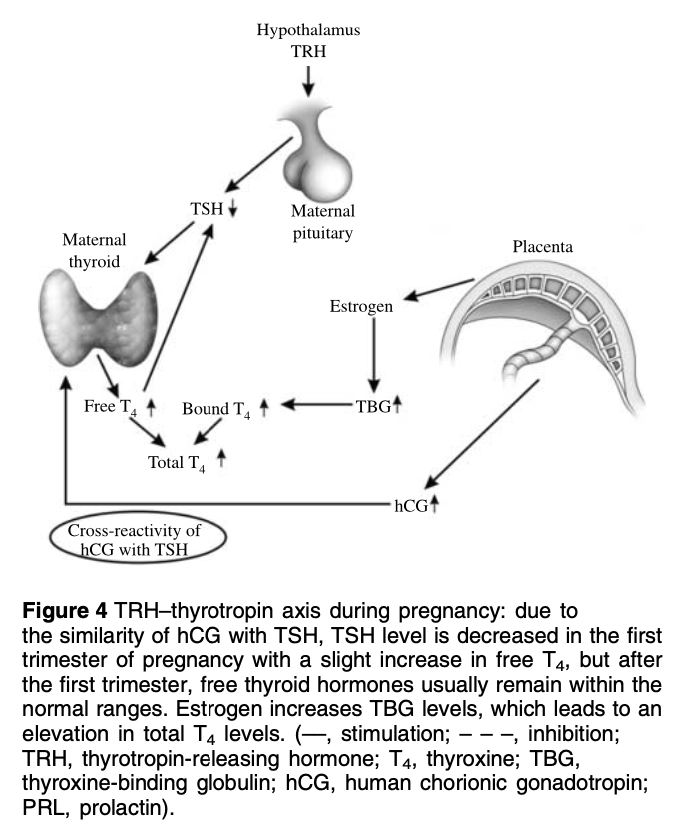
TSH
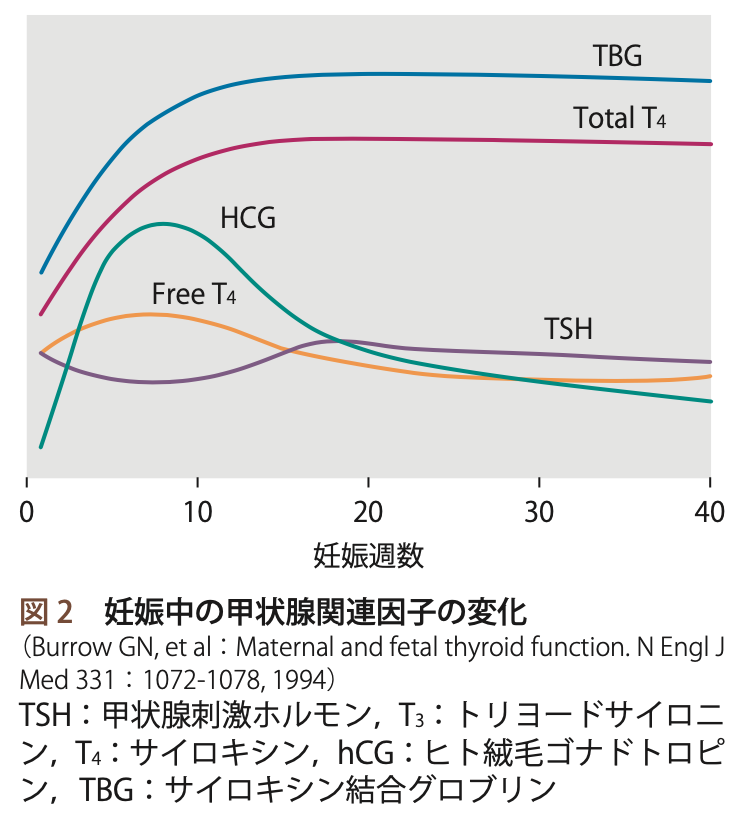
妊娠1期はhCGによる甲状腺刺激によってTSHは低下するが、それ以降は安定する。
エストロゲンによるTBG上昇で総T4,T3は上昇し12-14週でプラトーになる。
FT4は総じて安定しているが、妊娠初期はhCG分泌に伴い軽度上昇し、妊娠後期では母体の循環血漿量増加のため低値を示すことが多い。
妊娠中はTBGが増加するためT4の需要が上昇する。チラーヂンSは妊娠中は1.5倍程度増量が必要となる。
成長ホルモン
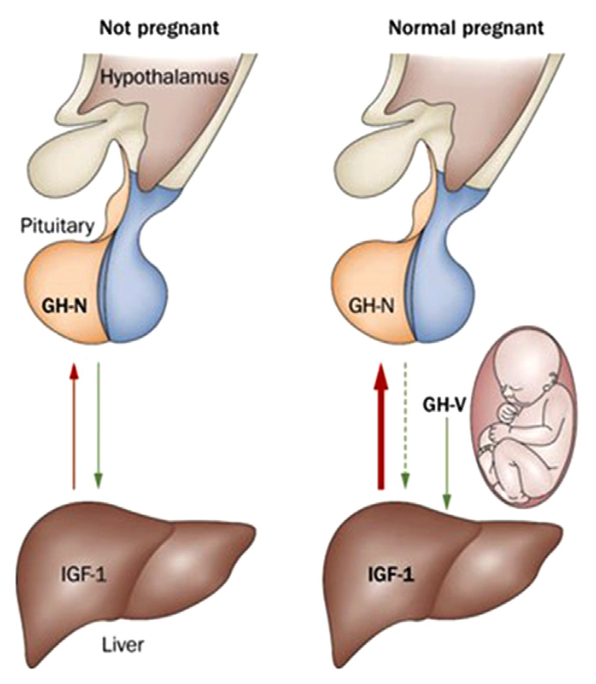
胎盤は、下垂体GH(GH-N)とは13個のアミノ酸が異なる変異GHアイソフォーム(GH-V)を分泌する。
GH-VがIGF-1レベルを上昇させることで、妊娠後期には下垂体からのGH分泌が減少する。
したがって、正常妊娠では、第2期までにGH-Vが増加し、母体の血中GHはGH-NよりGH-Vが優位となる。
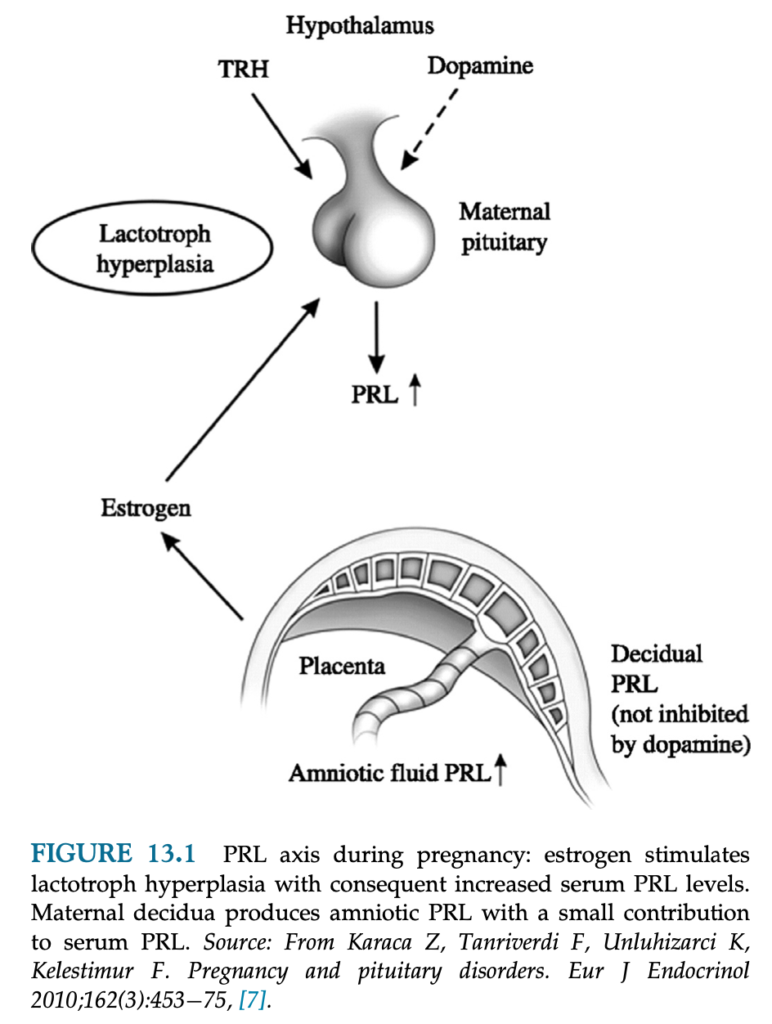
プロラクチン
エストロゲン・プロゲステロンにより合成を刺激され、妊娠中徐々に上昇する。
第3半期には非妊婦の正常上限の10倍程度まで上昇する。
ゴナドトロピン
胎盤のエストロゲンの上昇によってGnRHとLH・FSHは妊娠6-7週ごろから減少し、二期から出産までは測定不能レベルまで低下する。
バソプレシン
妊娠中は、バソプレシンを分泌するための血漿浸透圧の設定値が、非妊娠女性と比較して約10mOsm/kg低下し、その結果、血清ナトリウム濃度が約4~5mEq/L低下する。
血漿中のバソプレシン濃度を正常に保つために、胎盤のバソプレシナーゼの作用に対抗してバソプレシンの分泌量が増加する。
妊娠中のバソプレシナーゼ活性は、軽度の尿崩症(DI)を顕在化したり、既に発症しているDIを悪化させたりする可能性がある。胎盤からのバソプレシナーゼ産生が多い双胎妊娠やバソプレシナーゼ代謝が遅延するHELLP症候群など妊娠中の肝機能障害は妊娠性尿崩症の発症リスクとなる。
胎盤はhCG・エストロゲン・プロゲステロン・CRH・ACTH・GH-V・バソプレシナーゼなど多様なホルモンを産生するため、妊娠中は下垂体の形態や機能が変化する。
〈参考文献〉
The Pituitary, Fourth Edition. The Pituitary Gland in Pregnancy.
妊娠中の内分泌疾患の管理. 日内会誌 106:2432~2438,2017.
Pregnancy and pituitary disorders. Eur J Endocrinol. 2010;162:453-75. PMID: 19934270.