I. 主症候
1. 易疲労感, 脱力感
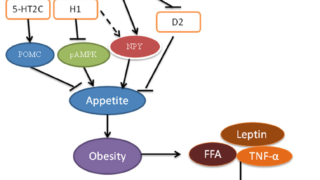
2. 食欲不振, 体重減少
3. 消化器症状(悪心, 嘔吐, 便秘, 下痢, 腹痛)
4. 血圧低下
5. 精神障害(無気力, 嗜眠, 不安, 性格変化)
6. 発熱
7. 低血糖症状
8. 関節痛
II. 検査所見
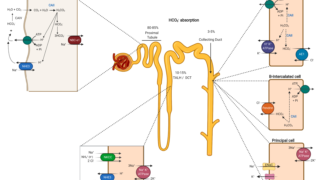
1. 血中コルチゾールの正常低値~低値(注1)
2. 尿中遊離コルチゾール排泄量の正常低値~低値(注2)
3. 血中ACTHは高値ではない(注3).
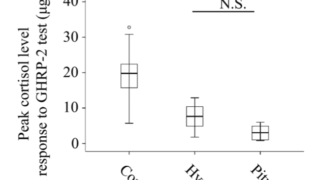
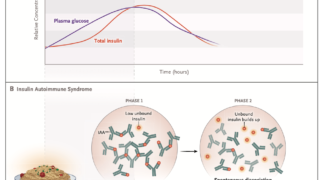
4. ACTH分泌刺激試験[CRH試験(100µg静注)(注4), インスリン低血糖試験(注5)に対して, 血中ACTHおよびコルチゾールは低反応ないし無反応を示す(注6)].
5. 迅速ACTH試験(コートロシン® 250µg静注)に対して血中コルチゾールは低反応を示すことが多い. 但し, ACTH-Z試験(コートロシンZ® 500µg, 3 日間筋注)に対しては増加反応がある.
III. 除外規定
ACTH分泌を低下させる薬剤投与を除く. 特にグルココルチコイド(注射薬, 内服薬, 外用薬, 吸入薬, 点眼薬, 関節内注入薬など)については十分病歴を確認する.
[診断基準]
確実例: Iの1項目以上とIIの1~4を満たすもの(IIの5を満たす場合はより確実).
(注1) 血中コルチゾール値に関しては, 約10%の測定誤差を考慮して判断する.
(注2) 原則として24時間蓄尿した尿検体で測定する. 2022年4月から測定法がCLIA法になってから, 従来法(RIA法)より幾分低値となっている. (参考) y(新) = 0.832 x (旧) – 4.23
(注3) 血中ACTHは10pg/ml以下の低値の場合が多いが, 一部の症例では血中ACTHは正常ないし軽度高値を示す. 生物活性の乏しいACTHが分泌されている可能性がある. CRH負荷前後の血中コルチゾールの増加率は, 原発性副腎機能低下症を除外できれば, 生物活性の乏しい ACTHが分泌されている可能性の鑑別に参考になる.
(注4) 血中コルチゾール反応が18µg/dl未満で, 反応不良を疑う. CRH受容体異常によって, 血中ACTHの低値と分泌刺激試験での血中ACTHの低反応が認められることがある.
(注5) 原則として, 血糖値45mg/dl以下となった場合を有効刺激とする. 副腎不全患者ではインスリン感受性が亢進しているため, インスリン投与量を場合によっては通常(0.1U/kg静注)から半分(0.05U/kg静注)にする. 低血糖ストレスによって嘔吐, 腹痛, ショック症状を伴う急性副腎機能不全に陥ることがあるので, 注意深く観察する. 血中コルチゾール反応が18µg/dl未満で, 反応不良を疑う.
(注6) 視床下部性ACTH分泌低下症の場合は, CRHの1回投与でACTHは正常~過大反応を示すことがあるが, コルチゾールは低反応を示す. またCRH連続投与ではACTHとコルチゾールは正常反応を回復する.
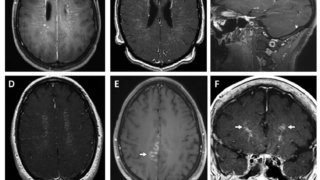
(附) 副腎不全の症状が明らかな場合は治療を優先すべきである(II.治療の実際を参照). ACTH 分泌低下症の原因として, 下垂体および近傍の器質性疾患や炎症性疾患に加え, 近年では免疫チェックポイント阻害薬によるACTH分泌低下症が増加している. 免疫チェックポイント阻害薬使用の際はACTH分泌低下症に伴う副腎不全に十分な注意が必要である.
間脳下垂体機能障害と先天性腎性尿崩症および関連疾患の診療ガイドライン 2023年