目次
推奨
医療関連髄膜炎・脳室炎における典型的な症状・所見は?
脳脊髄液シャント・ドレーン
- 新たな頭痛、嘔気、傾眠、意識障害は髄液シャント感染を示唆する。
- 皮下シャントチューブ上の発赤、圧痛は髄液シャント感染を示唆する。
- 他に明らかな感染部位のない発熱は髄液シャント感染を示唆しうる。
- 脳室-腹腔シャント(VPシャント)がある患者の腹膜炎所見や腹部の圧痛は他に明らかな原因がなければ髄液シャント感染を示唆する。
- 脳室-胸腔シャントがある患者の胸膜炎所見は他に明らかな原因がなければ髄液シャント感染を示唆する。
- 脳室-心房シャント(VAシャント)がある患者の菌血症は他に明らかな原因がなければ髄液シャント感染を示唆する。
- 脳室-心房シャント(VAシャント)がある患者の糸球体腎炎は髄液シャント感染を示唆する。
- 脳室ドレーンがある患者における新たな、または悪化する意識障害は感染を示唆する。
- 脳室ドレーンがある患者における新たな発熱、髄液中の細胞数上昇は感染を示唆しうる。
脳神経外科の術後または頭部外傷
- 最近の頭部外傷または脳神経外科の術後の状態において、新規の頭痛、発熱、髄膜刺激徴候、発作、意識障害は髄膜炎や脳室炎を示唆する。
- 最近の頭部外傷または脳神経外科の術後の状態において、他に感染源のない新規の発熱は中枢神経感染を示唆する。
医療関連髄膜炎・脳室炎における典型的な髄液所見は?
- 細胞数、糖、タンパクの異常は感染を示唆する有用な所見にならない可能性がある。
- 細胞数、糖、タンパクが正常でも感染を除外できるわけではない。
- グラム染色が陰性でも感染を除外できない。抗菌薬治療を受けていた場合は特に。
- 髄液培養は医療関連髄膜炎・脳室炎の診断において最も重要な検査である。
- 感染が疑われる髄液シャント・ドレーンの初回髄液培養が陰性でも、Propionibacterium acnesなどの細菌を同定するために最低でも10日間は培養を継続することが推奨される。
- 感染が疑われる患者でシャントやドレーンを抜去する場合は、シャント・ドレーンの培養が推奨される。
- 感染以外の理由で髄液シャントやドレーンを抜去する場合は、シャントやドレーンのルーチン培養は推奨されない。
- 脳室-心房シャント感染疑いの場合、血液培養の採取が推奨される。
- 脳室-腹腔シャントや脳室-胸腔シャント感染疑いの場合、血液培養の採取は考慮されうる。
- 髄液の細胞数増加、低髄液糖、髄膜炎・脳室炎を疑う症状を有する患者の単回または複数回の髄液培養陽性は脳室ドレーン感染を示唆する。
- 髄液培養や血液培養は抗菌薬投与前に採取すべきである。抗菌薬投与後の髄液培養陰性では医療関連髄膜炎・脳室炎を除外できない。
- 髄液のβ-Dグルカン、ガラクトマンナンは真菌性髄膜炎・脳室炎の診断に有用かもしれない。
医療関連髄膜炎・脳室炎における画像の役割は?
- 頭部造影MRIと拡散強調画像が推奨される。
- 脳室-腹腔シャント感染で腹部症状(疼痛や圧痛など)のある患者では、シャント終末部の髄液貯留を検出するために腹部の超音波検査またはCTを行うことが推奨される。
医療関連髄膜炎・脳室炎における経験的治療は?
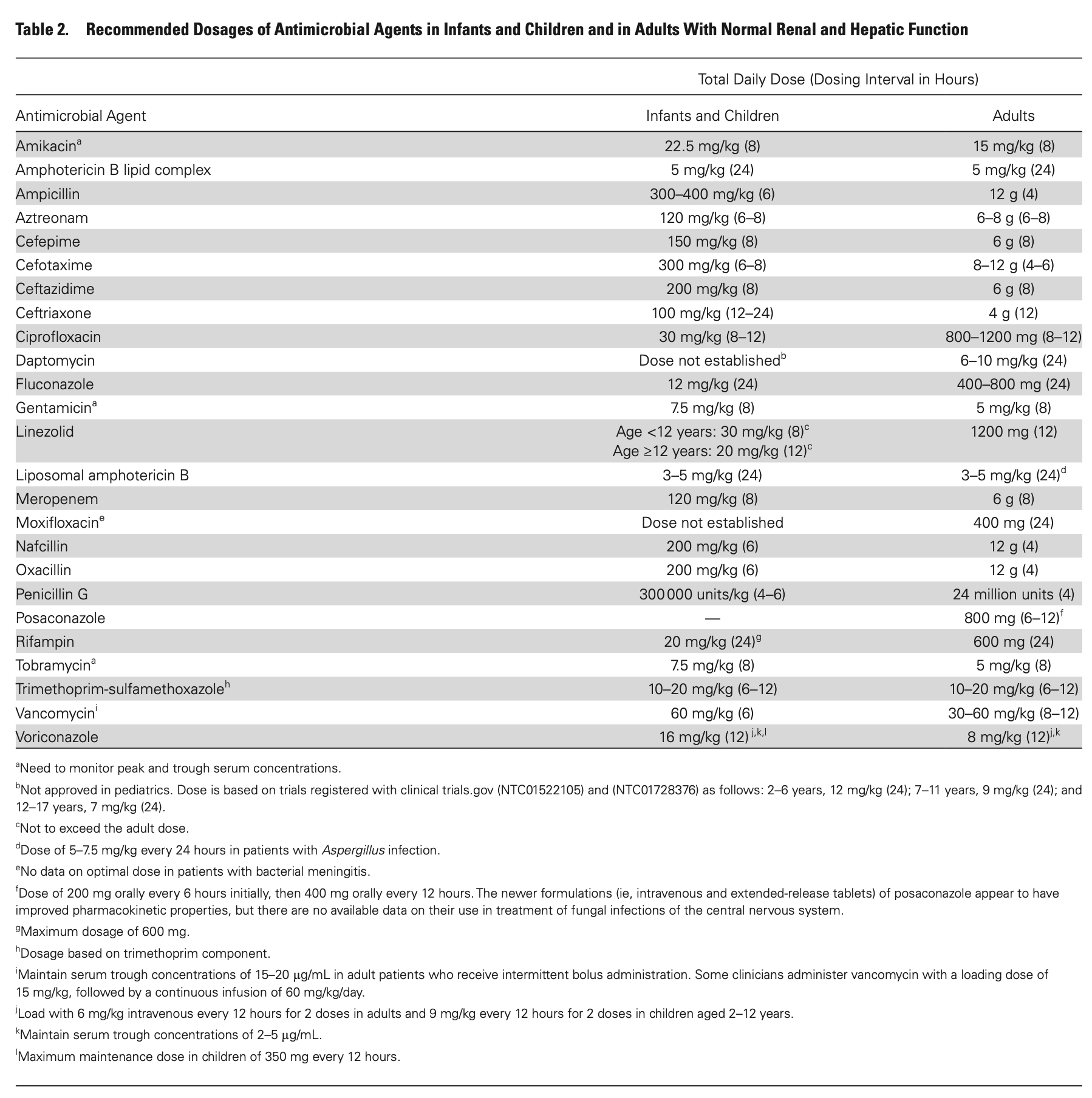
- バンコマイシンと抗緑膿菌活性があるβラクタム系抗菌薬(セフェピム、セフタジジム、メロペネム)が推奨される。βラクタム系抗菌薬の選択は施設のアンチバイオグラムに基づくべきである。
- 重症の場合、バンコマイシンのトラフ値は15-20µg/mLを保つべきである。
- βラクタム系抗菌薬に対するアナフィラキシー歴やメロペネム投与が禁忌の場合、グラム陰性菌カバーとしてアズトレオナムやシプロフロキサシンが推奨される。
- 高度耐性菌の保菌や感染歴がある場合、経験的治療の際にその菌をカバーするよう調節することが推奨される。
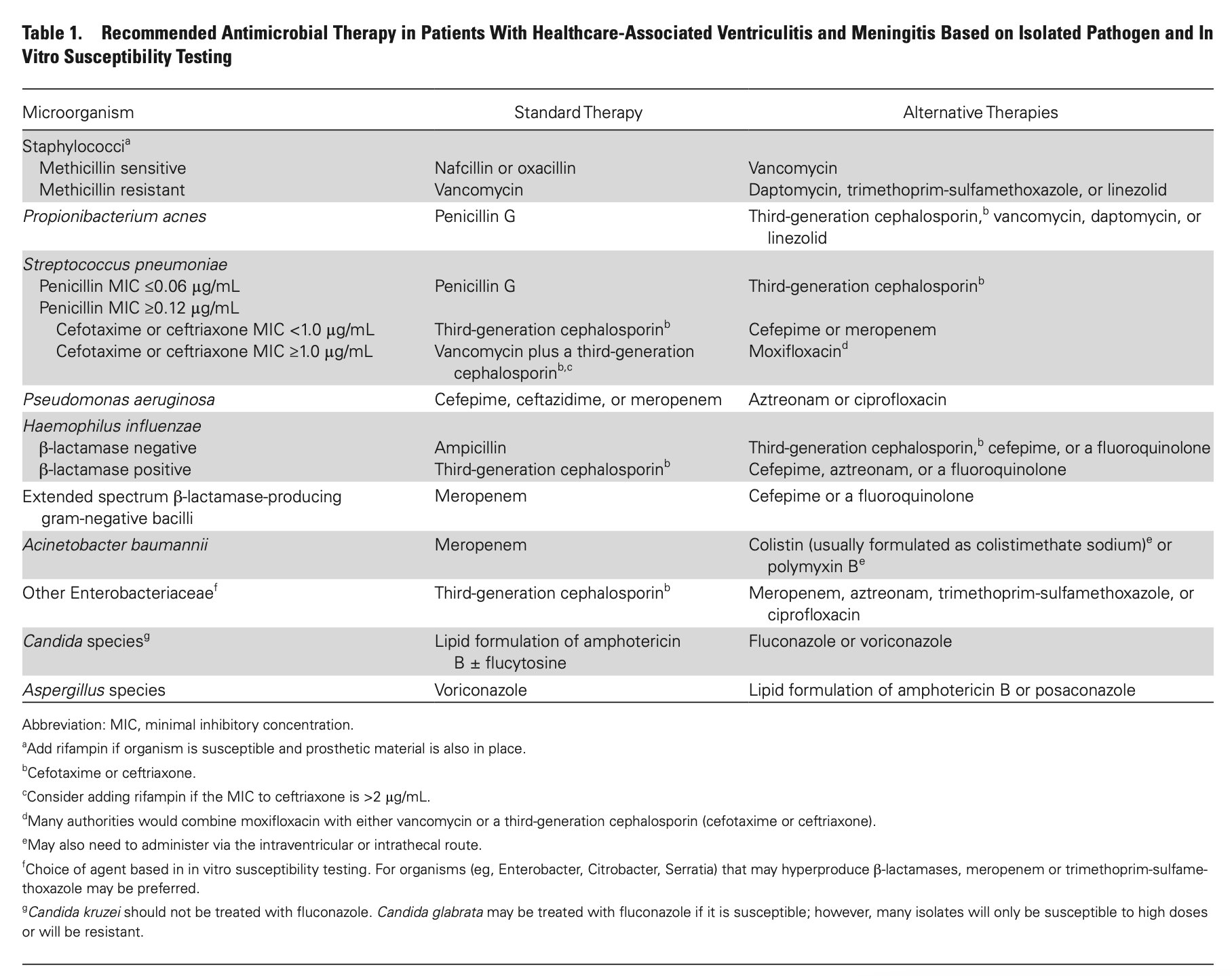
起因菌同定後の抗菌薬選択は?
- MSSAの場合、ナフシリンまたはオキサシリンが推奨される。βラクタム系抗菌薬が使えない場合は脱感作またはバンコマイシンの使用が考慮される。
- MRSAの場合、バンコマイシンが第一選択薬である。バンコマイシンに対するMIC≥1µg/mLの場合は他の抗菌薬を考慮する。
- CNSの場合、感受性に応じて黄色ブドウ球菌と同様の治療を行う。
- ブドウ球菌がリファンピシン感受性の場合、リファンピシン併用が考慮される。頭蓋内シャントやドレーンなどのデバイスがある場合はリファンピシン併用が推奨される。
- ブドウ球菌が起因菌で、βラクタム薬・バンコマイシンが使えない場合は感受性に応じてリネゾリド、ダプトマイシン、ST合剤が推奨される。
- Propionibacterium acnesの場合、ペニシリンGが推奨される。
- GNRの場合、感受性に応じて中枢神経移行が良い抗菌薬を選択する。
- GNRで第三世代セフェムに感受性がある場合、セフトリアキソンまたはセフォタキシムが推奨される。
- 緑膿菌の場合、セフェピム、セフタジジム、メロペネムが推奨される。代替薬としてアズトレオナムまたはフルオロキノロンが感受性に応じて推奨される。
- ESBL産生菌の場合、メロペネムを使うべきである。
- アシネトバクターの場合、メロペネムが推奨される。カルバペネム耐性の場合コリスチンまたはポリミキシンBが推奨される。
- メロペネムのprolonged infusion(各doseを3時間以上かけて投与)は治療抵抗性のGNRに有効かもしれない。
- カンジダの場合、感受性に応じてL-AMBとフルシトシンの併用が推奨される。状態が改善し、感受性がある場合はフルコナゾールへの変更が可能である。
- アスペルギルスまたはExserohilum種の場合、ボリコナゾールが推奨される。
抗菌薬の脳室内投与の役割は?
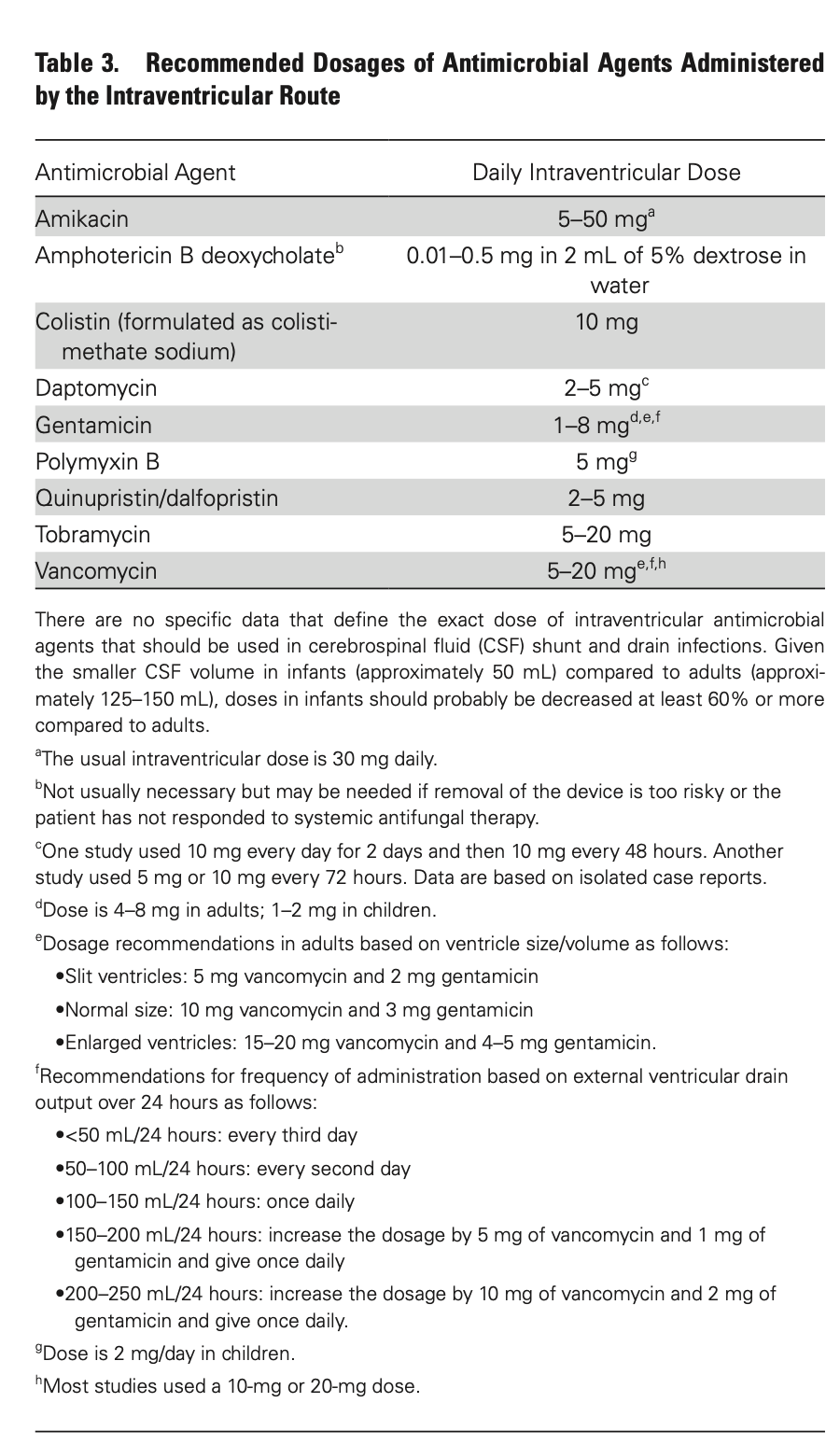
- 抗菌薬の全身投与に反応が乏しい場合、脳室内投与を考慮すべきである。
- 脳室ドレーンを介して投与する場合、薬剤が髄液内で平衡化するために投与後15-60分間ドレーンをクランプする。
- 脳室内抗菌薬療法の投与量および投与間隔は、髄液中の抗菌薬濃度を原因微生物のMICの10~20倍、脳室の大きさ、脳室ドレーンからの1日の排液量に基づいて調整する。
治療期間は?
- CNSやP. acnesが起因菌で、髄液の細胞数上昇がないまたは軽度、髄液糖正常、症状がほとんどない場合は10日間治療すべきである。
- CNSやP. acnesが起因菌で、髄液の細胞数上昇が目立つ、髄液糖低値、症状がある場合は10-14日間治療すべきである。
- S. aureusまたはGNRが起因菌の場合、10-14日間治療すべき。GNRでは21日間の治療を推奨する専門家もいる。
- 適切な抗菌薬投与下で髄液培養が複数回陽性になる場合は、最終培養陽性日から10-14日間治療すべきである。
シャントやカテーテル抜去の役割は?
- シャント感染の場合、感染したシャントの完全抜去、ドレーン留置と経静脈的抗菌薬治療が推奨される。
- 感染したドレーン抜去が推奨される。
- 感染した髄腔内ポンプ抜去が推奨される。
- 感染した脳深部刺激装置抜去が推奨される。
治療への反応はどう評価する?
- 臨床所見をもとに治療への反応性をモニターすべき。
- 脳室ドレーンがある患者では、陰性化確認のため髄液培養のモニターが推奨される。
- 明らかな臨床的改善がない場合、髄液所見が改善していること、髄液培養が陰性化していることの確認のため髄液の再評価が推奨される。
- 髄液シャント感染の治療に脳室ドレーンを使用していない場合、臨床的適応がなければ日々の髄液培養提出は推奨されない。
脳室シャント感染した場合、いつ新しいシャントを留置できる?
- CNSやP. acnesが起因菌で、髄液異常がなく、シャント抜去後48時間の髄液培養が陰性の場合、抜去から早くても3日目に新しいシャントを再留置すべきである。
- CNSやP. acnesが起因菌で、髄液異常を伴うが、フォローの髄液培養が陰性の場合、7日間の抗菌薬治療の後、新しいシャントを再挿入すべきである。フォローの髄液培養が陽性の場合、新しいシャントを再挿入する前に、連続7~10日間髄液培養が陰性になるまで抗菌薬治療を行うことが推奨される。
- 黄色ブドウ球菌やGNRが起因菌の場合、髄液培養が陰性化してから10日目に新たなシャントを再留置すべきである。
- シャント再移植前に感染が消失していることを確認するため、抗菌薬治療を一定期間中断することは推奨されない。
脳室シャントがある患者における予防法は?
- 脳室シャント・ドレーン留置術前に予防的抗菌薬全身投与が推奨される。
- 抗菌剤を含浸させた髄液シャントと髄液ドレーンの使用が推奨される。
- 脳室外ドレーンを使用している患者では、一定間隔の交換は推奨されない。
- 髄液シャントおよびドレーンの挿入には、標準化されたプロトコールの使用が推奨される。
脳外科手術を受ける患者や髄液漏患者に予防的抗菌薬療法の役割はあるか?
- 脳外科手術を受ける患者に、切開創の感染を予防するために周術期の抗菌薬が推奨される。
- 脳頭蓋底骨折で髄液漏のある患者において、予防的抗菌薬は推奨されない。
- 脳頭蓋底骨折で髄液漏が長期化(7日以上)している患者には、髄液漏の修復を試みることが推奨される。
- 脳頭蓋底骨折で髄液漏のある患者において、肺炎球菌ワクチンが推奨される。
補足
髄液シャントおよびドレーン感染に関連する可能性の高い微生物は、コアグラーゼ陰性ブドウ球菌(特に表皮ブドウ球菌)、黄色ブドウ球菌、アクネ菌、グラム陰性桿菌(大腸菌、エンテロバクター属菌、シトロバクター属菌、セラチア属菌、緑膿菌など)である。バンコマイシン静注+セフェピム、セフタジジム、メロペネムによる経験的治療が適切である。
髄液カテーテル関連の脳室炎を起こすCNSやP. acnesなどの起因菌は弱毒生で、異物の存在下において病原性を示す。臨床所見は軽度な脳室炎のみ、カテーテルへのバイオフィルム形成の結果としての機械的閉塞のみなどで、髄膜炎の臨床症状がなく、症状の持続期間が長く、臨床症状が目立たないことがある。
慢性血管シャントの特異な合併症として、シャント腎炎があり、これは感染性脳室シャント患者の4%~14%に認められる。シャント腎炎の患者で分離される細菌の大部分は、通常、コアグラーゼ陰性ブドウ球菌と黄色ブドウ球菌であるが、ジフテリアやその他の病原体も分離されている。