I. 主症候
1. 女性: 月経不順・無月経,不妊,乳汁分泌
2. 男性: 性欲低下, インポテンス, 女性化乳房, 乳汁分泌
3. 男女共通: 頭痛, 視力視野障害(器質的視床下部・下垂体病変による症状)
II. 検査所見
血中PRL値の上昇(注1)
III. PRL分泌過剰症の鑑別診断 (表1参照)
1. 薬剤服用によるPRL分泌過剰 (注2)
2. 原発性甲状腺機能低下症
血中甲状腺ホルモンの低下とTSH値の上昇を認める.
3. 視床下部-下垂体病変
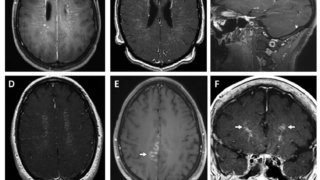
1, 2を除外した上でトルコ鞍部の画像検査(CT, MRIなど)を行う.
1)異常あり
視床下部・下垂体茎病変
表1の2の2)を主に画像診断から鑑別する.
下垂体病変
PRL産生腫瘍(プロラクチノーマ)
腫瘍の実質容積と血中PRL値がおおむね相関する.
先端巨大症(GH-PRL同時産生腫瘍)
2)異常なし
他の原因(表1の5,6)を検討する.
該当がなければ視床下部の機能性異常と診断する.
[診断基準]
確実例: IのいずれかとIIを満たすもの.
(注1) 血中PRLは睡眠, ストレス, 性交や運動などに影響されるため, 複数回測定して, いずれも施設基準値以上であることを確認する. マクロプロラクチノーマにおけるPRLの免疫測定においてフック効果(過剰量のPRLが, 添加した抗体の結合能を妨げ, 見かけ上PRL値が低くなること)に注意すること.
(注2) 該当薬(表2)があれば主治医の判断により(抗精神病薬の場合は処方医と相談の上, 可能ならば2週間)休薬し, 血中PRL 基礎値を再検する.


間脳下垂体機能障害と先天性腎性尿崩症および関連疾患の診療ガイドライン 2023年